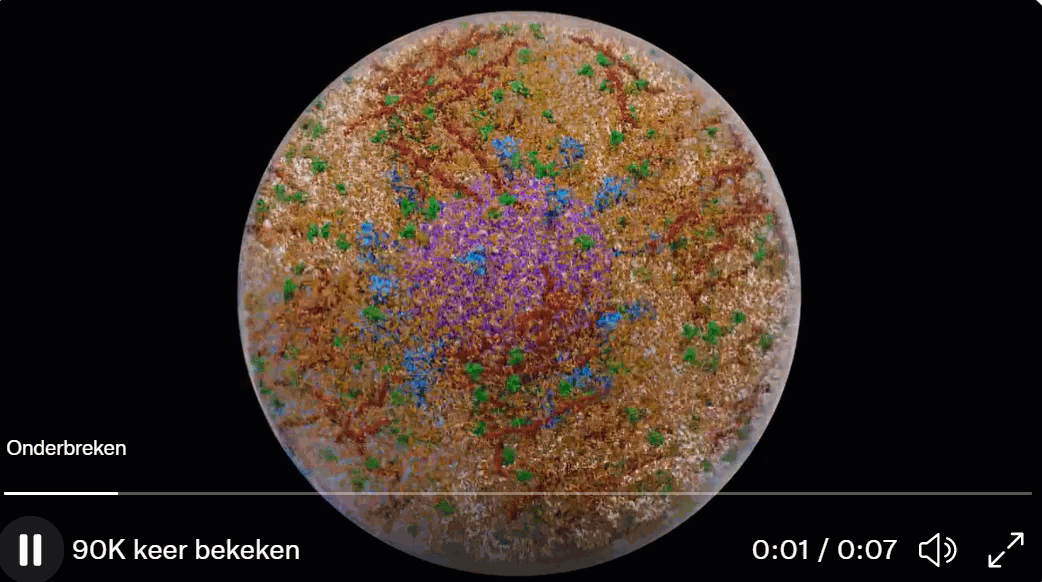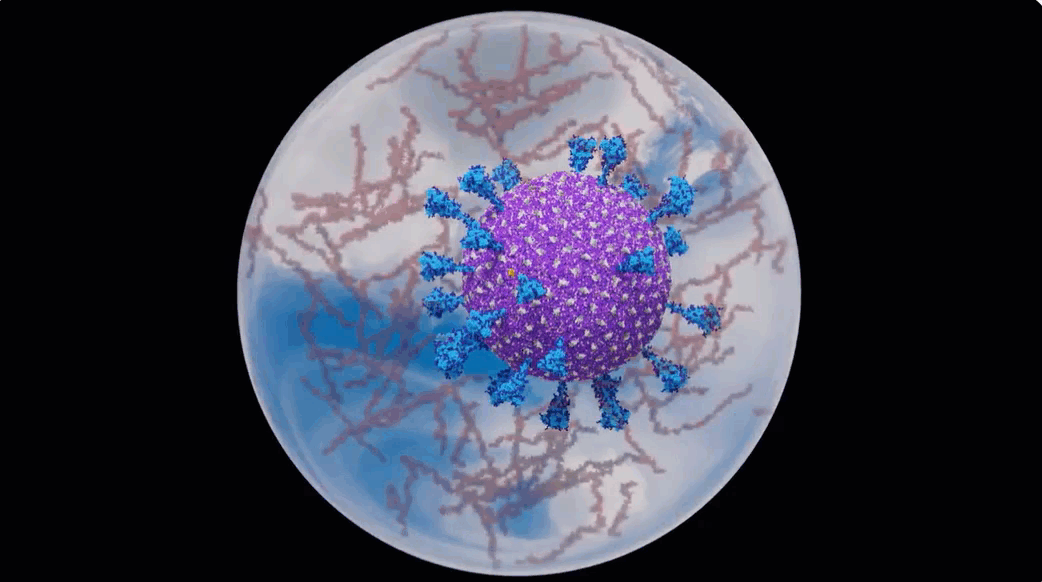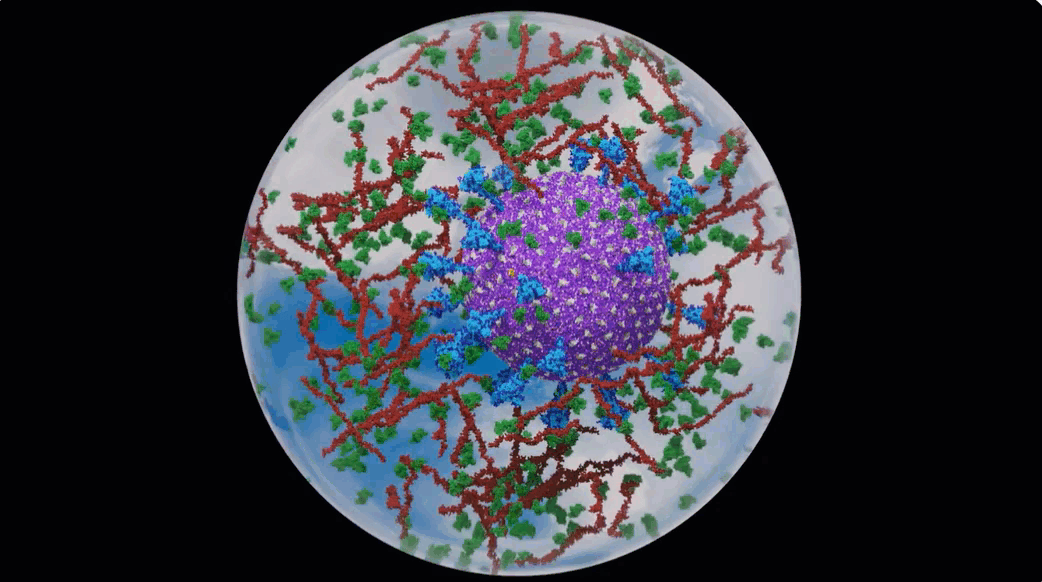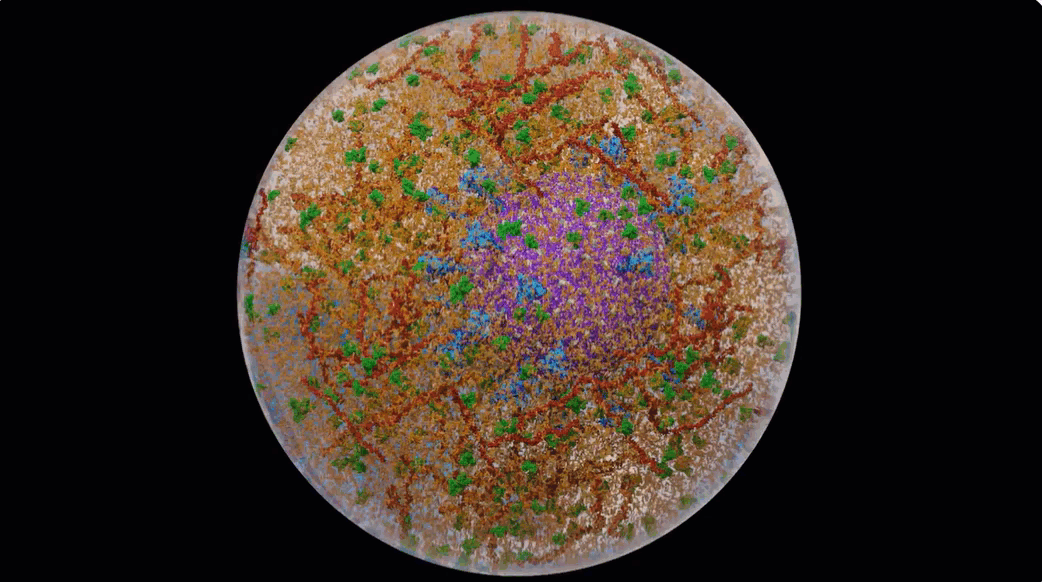
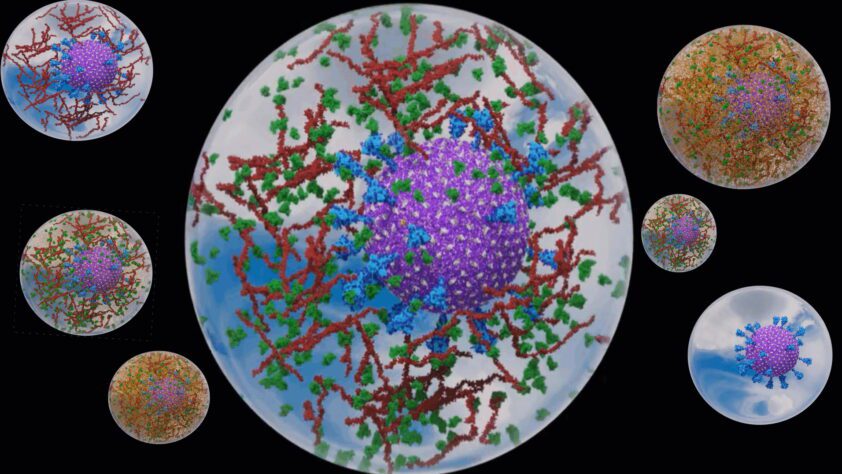
Een computersimulatie van een Covid-19 virusdeeltje in een aerosol vanuit de New York Times.
Lees volledig artikel: Aerosolen uitgelicht
In de New York Times stond een fascinerend artikel over computeranimaties van Covid-19 virusdeeltjes (virions) in aerosolen.
Dit is de link naar het artikel (maar dat werkt niet altijd/heb je na een paar keer bepaalde toegang voor nodig).
Onderin treft u ook een foto van het artikel zoals het in de papieren krant stond.
En dit is de video van de computersimulatie.